САНБЮЛЕТЕНЬ
МЕНТАЛЬНЕ ЗДОРОВ`Я ДІТЕЙ ПІД ЧАС ВІЙНИ: ПОРАДИ БАТЬКАМ ТА ОПІКУНАМ
Ентеровірус у дітей та дорослих

Ентеровірусна інфекція (ЕВІ, ентеровірус) — це гостре інфекційне захворювання, яке вражає дорослих та дітей. Для хвороби характерне різноманіття клінічних форм і симптомів: від легкого нездужання до серйозних ускладнень з боку ШКТ, нервової та дихальної системи.
Ентеровірусну інфекцію викликають політропні ентеровіруси. Найпоширеніші з них — це ЕСНО, Коксакі А і В, а також 68, 69, 70, 71 типи ентеровірусу. Для захворювання характерні спалахи в осінньо-весняний період.
Джерело інфекції — це носій вірусу (хворий), незалежно від наявності/відсутності симптомів. Захворіти на ентеровірусну хворобу можуть усі, але у групі ризику — діти до 5 років.
Основні механізми передачі ентеровірусів:
- водний — через заражену воду;
- контактно-побутовий — через предмети, заражені вірусом;
- фекально-оральний — при недотриманні правил особистої гігієни;
- харчовий — через заражену їжу;
- повітряно-краплинний — через частинки вірусу в органах дихання інфікованої людини.
Після перенесеної інфекції стійкий імунітет до ентеровірусної хвороби зберігається протягом кількох років.
Види та клінічні форми ентеровірусу
Згідно з останньою затвердженою класифікацією, налічують 15 видів ентеровірусів. Основними клінічними формами захворювання є:
- катаральна — має симптоми ГРВІ;
- кишкова — проявляється болями в животі;
- ентеровірусна екзантема — на тілі з'являються плямисті, папульозні висипання;
- ентеровірусна лихоманка – супроводжується високою температурою тіла;
- паралітична — розвиваються парези та паралічі;
- герпетична ангіна — характеризується папулами та везикулами, які з'являються на слизовій оболонці рота;
- епідемічна міалгія — супроводжується гострими нападоподібними м'язовими болями.
Доволі розповсюдженим варіантом ентеровірусної інфекції є вірус Коксакі, або ж ентеровірусний везикулярний стоматит з екзантемою. Як видно і з назви, вірус Коксакі часто супроводжується лихоманкою, характерним висипом навколо та всередині ротової порожнини, на кінцівках, а також кишковими проявами, такими як діарея та блювота.
Також клінічними формами ентеровірусної хвороби є менінгіт з менінгеальним синдромом (запалення мозкових оболонок), міокардит (запалення серцевого м’язу), гепатит (гостре захворювання печінки) та увеїт (запалення судинної оболонки ока).
За важкістю хвороби, ентеровірусна інфекція буває легкою, середньою та важкою. За перебігом — гострою, затяжною, неускладненою та ускладненою. Для ускладненої характерні два стани — це пневмонія (запалення легень) та міокардит.
Прояви та симптоми ентеровірусу
Найчастішими ознаками ентеровірусної хвороби є:
- висипка на шкірі,
- підвищення температури тіла,
- загальна слабкість та втома,
- біль у горлі та ротовій порожнині,
- діарея або закреп,
- біль у м'язах та суглобах,
- ангіна (в деяких випадках).
Зазвичай, для ентеровірусної інфекції характерна висипка “рука-нога-рот”. Проте симптоми захворювання можуть значно варіюватися залежно від типу вірусу та індивідуальних особливостей організму людини.
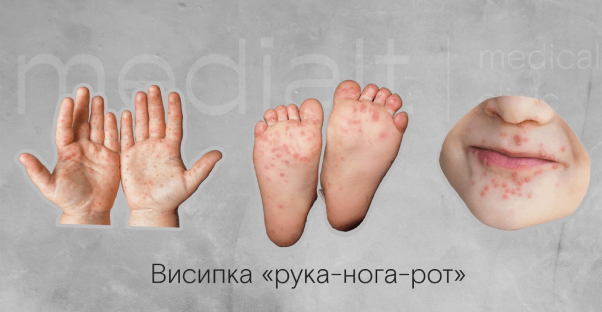
Особливості перебігу ентеровірусної хвороби у дітей
У дітей (особливо, до 3 років) ентеровірус має стрімкий та гострий початок, симптоми - такі ж як і у дорослих. Оскільки дана патологія може загрожувати ускладненнями, які можуть мати наслідки для здоровʼя та розвитку дитини, вчасна діагностика та лікування ентеровірусної інфекції дуже важливі. Для цього варто не займатися самолікуванням, а обов'язково звернутися до педіатра або дитячого інфекціоніста.
Діагностика ентеровірусу
Діагностика ентеровірусної хвороби зазвичай проводиться на підставі клінічних симптомів, за необхідності може знадобитись підтвердження за допомогою лабораторних досліджень.
Для максимально точного підтвердження діагнозу проводиться ПЛР-тестування. Метод — зішкріб з ануса. Лабораторний аналіз методом ПЛР полягає у виявленні генетичного матеріалу (РНК) ентеровірусу вже на ранніх етапах захворювання. Таке тестування є більш інформативним, ніж серологічне дослідження для виявлення антитіл.
Лікування ентеровірусної інфекції
Протокол лікування залежить від клінічної форми, симптоматики та перебігу хвороби. Здебільшого застосовується симптоматичне лікування, направлене на усунення симптомів інтоксикації, зниження температури тіла та профілактику зневоднення.
Лікування ентеровірусної інфекції у дітей
Специфічного лікування ентеровірусної хвороби у дітей також не існує — це лише спостереження та симптоматична терапія. Зокрема:
- Зниження високої температури — препаратами на основі ібупрофену та парацетамолу, які мають протизапальний, жарознижувальний та знеболювальний ефект.
- Знеболення горла місцевими засобами — льодяниками, полосканнями тощо
- Підтримання водного балансу, якщо у дитини присутні блювання та діарея.
Висипку нічим обробляти не потрібно, зазвичай вона зовсім не турбує дитину. У випадку сухості шкіри можна наносити зволожувальний засіб.
У рідкісних випадках, якщо висипка дає свербіж, лікар-педіатр може порекомендувати нанесення на елементи місцевих засобів для зменшення свербіння, а також прийом антигістамінних засобів.
Профілактика ентеровірусної хвороби
Оскільки ентеровірусна хвороба передається легко та швидко, особливо серед дітей, важливо вживати заходи для профілактики. Основні рекомендації для уникнення ентеровірусу такі ж, як і для будь-якого інфекційного захворювання:
- регулярне миття рук з милом та водою,
- уникнення контакту з інфікованими особами,
- збереження чистоти та гігієни усіх поверхонь,
- вживання безпечної їжі та води.
Ентеровірус: поради та рекомендації
У випадку, якщо ваша дитина захворіла на ентеровірус, не відправляйте її в садочок та школу, адже ентеровірусна хвороба — дуже заразна. В органах дихальної системи ентеровірус залишається ще 3 тижні, а з калом він може виділятися ще 1-2 місяці.
Що потрібно знати про вірус Коксакі?
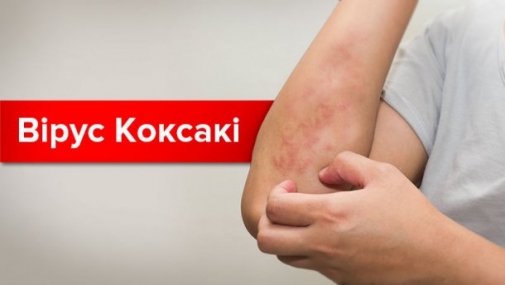
Вірус Коксакі – є досить небезпечним, оскільки може викликати дуже серйозні захворювання у дітей (наприклад, асептичний менінгіт).
Найчастіше це захворювання зустрічається в дитячому віці. Розмноження вірусу Коксакі відбувається в шлунково-кишковому тракті. Вірус Коксакі здатний вражати дітей, вік яких становить від 3 до 10 років.
Перші ознаки вірусу Коксакі нагадують застуду чи грип: погіршення загального самопочуття, ломота в м’язах та різке підвищення температури до 39-40 градусів. Інкубаційний період становить від 2 до 10 днів.
Далі на тілі з’являються маленькі бульбашки з рідиною. Найчастіше їх можна помітити у роті, на долонях та ступнях ніг. Також ці пухирці можуть з’являтись на передпліччі та статевих органах. Вони не сверблять, але викликають больові відчуття. Однак, може відзначатися помірне збільшення шийних лімфатичних вузлів, але вони безболісні. Стілець затримується в більшості випадків, але іноді у дітей до двох років починається діарея.
Для Коксакі-вірусної інфекції характерне переважання якогось одного симптому, а інші, як би, відходять на другий план. Виходячи з цього, визначають різні форми хвороби: гастроентерит – при наявності симптомів ураження кишечника, екзантему – при висипаннях на шкірі і слизових, міалгію – при інтенсивних болях у м’язах, ангіну – при ураженні мигдаликів і горла.
Небезпека цього вірусу полягає ще й у тому, що він дуже швидко поширюється. Його носіями є людина і основним шляхом зараження є фекально-оральний, але додатково може поширюватися й повітряно-крапельним шляхом. Найчастіше ним заражаються діти, однак його можуть підчепити і дорослі. Вірус може бути у забрудненій питній воді, стічних водах, людських екскрементах та слині. Також заразитися можна, купаючись у водоймах, куди потрапляють стічні води.
Вірус проходить протягом двох тижнів. Його реально вилікувати і в домашніх умовах. Однак, дуже небезпечними є його симптоми, зокрема висока температура та діарея, та можливі ускладнення. Тож медики наполегливо радять при перших симптомах звернутись до лікаря.
Наразі немає вакцини від вірусу Коксакі, і його профілактика полягає у стандартних правилах гігієни, наприклад, ретельне миття рук після туалету та перед їжею. Якщо Ви знаєте про небезпеку, то краще не контактувати із забрудненою водою та інфікованими людьми.
Отже, постійно проводячи профілактичні процедури, є високі шанси уникнути захворювання!
КОМАРИНІ УКУСИ
Прийшло тепло, а з ним й докучливі комарі 🦟. Аби ж то вони докучали лише своїм писком… Комарині укуси — це неприємно, болісно і навіть трохи небезпечно, адже окрім ризику інфікування розчісаної рани ще є ризик інфікування різними хворобами.
І хоча малярійних комарів в Україні немає, лихоманка Денге та Західного Нилу — величезна рідкість, можна отримати декілька не самих приємних “сюрпризів”:
❗️дирофіляріоз
❗️туляремію
❗️та інші.
Звісно, щоб убезпечити себе від таких неприємностей, потрібно максимально уникати укусів та використовувати захисні засоби (про це зробимо один з наступних дописів). А сьогодні ми поговоримо про те, що робити, якщо комар вже вкусив: як зменшити неприємні прояви та не зашкодити.
Не робіть лікування самоціллю. Якщо укус доставляє мінімум дискомфорту, ви чи дитина можете його не чіпати, тоді краще просто перечекати 2-3 дні, і все пройде само. Якщо ж є схильність до вираженої реакції та симптоми погіршують якість життя, матеріал в каруселі саме для вас. ➡️➡️➡️
Якщо ж укус викликав:
❗️набряк повік, губ, обличчя
❗️утруднене дихання
❗️підвищену температуру, що супроводжується слабкістю та головним болем
❗️болючість місця укусу та воно гаряче
❗️вторинне інфікування розчісаної рани, гнійники
❗️❗️варто якомога скоріше звернутися до лікаря 🏥🥼❗️❗️
А ваш репост допоможе зробити чиєсь літо хоч на краплинку, але комфортнішим ☀️☀️☀️












Метапневмовірус: що це за вірус
Метапневмовірус_людини (HMPV) це тип поширеного респіраторного вірусу, що належить до сімейства вірусів Pneumoviridae (та ж сама група, до якої належить респіраторно-синцитіальний вірус (RSV)).
Найчастіше симптоми HMPV схожі на застуду: чхання, кашель, нежить або біль у горлі протягом декількох днів. У поодиноких випадках можуть бути серйозніші симптоми, особливо якщо у вас ослаблена імунна система або інші фактори ризику. Метапневмовірусом може інфікуватися будь-хто, але переважно він трапляється в дуже молодих чи літніх людей.
На сьогодні протягом епідсезону 2024/2025 виявлено 14 хворих на метапневмовірус. В аналогічний період минулого року (епідсезон 2023/2024) було виявлено 24 хворих. Як і минулому, так і в цьому році летальних випадків не було зафіксовано. За даними Міністерство охорони здоров'я України, нині тенденції до розвитку спалаху спричиненого метапневмовірусом на території України не спостерігається.
Варто зауважити, що це метапневмовірус є сезонним, як і інші віруси респіраторної групи. Здебільшого його циркуляція починається взимку і триває до весни. Інкубаційний період становить 3-6 днів.
Попри те, що цим вірусом може інфікуватися будь-хто, до групи підвищеного ризику належать:
- новонароджені;
- діти до 5 р.;
- люди старше 65 р.;
- хворі на астму, які вживають стероїди;
- хворі з ХОЗЛ, імунодефіцитами внаслідок ВІЛ-інфекції, злоякісних новоутворень;
- хворі, які перенесли трансплантацію органів.
Аби уникнути інфікування метапневмовірусом, дотримуйтесь заходів профілактики:
Регулярно та ретельно мийте руки з милом.
Уникайте контактів із хворими людьми.
Дотримуйтесь кашльового етикету (прикривайте рот серветкою чи згином ліктя).
Періодично провітрюйте приміщення.




 Перша допомога при обмороженні та переохолодженні.
Перша допомога при обмороженні та переохолодженні.
|
Вплив на організм низьких температур, особливо якщо погода вітряна і волога, обумовлює ризик переохолодження й обмороження. При цьому наступає розлад кровообігу, спочатку шкіри, а потім і глибше-розташованих тканин, після чого настає їх омертвіння. Спочатку потерпілого морозить, потім з’являються в’ялість, втома, сонливість, дрімота, яка переходить у глибокий сон, під час якого слабнуть дихання та серцева діяльність, що може призвести до смерті. Температура тіла падає нижче 36°С. Після відчуття холоду з’являються поколювання, оніміння на місці пошкодження. Відморожена частина тіла стає блідою, холодною та нечутливою. Більше 90% всіх відморожень припадає на пальці ніг і рук, ніс, вуха та щоки. За глибиною ураження розрізняють обмороження 4-х ступенів: І ступінь – шкіра стає блідою. ІІ ступінь – з’являються пухирі, шкіра навкруги них має синювато-червоний колір. ІІІ ступінь – часткове змертвіння м’яких тканин. IV ступінь – поряд із змертвінням м’яких тканин настає змертвіння кістки. ПОПЕРЕДЖЕННЯ ВІДМОРОЖЕНЬ 1. Одягатися та взуватися необхідно відповідно до температури повітря та погоди, одяг та взуття повинні бути теплими та сухими, бажано з натуральних матеріалів. Взуття (в т. ч. чобітки, лижні черевики, черевики з ковзанами) повинно бути вільним, щоб не здавлювати тканини і не порушувати кровопостачання нижніх кінцівок. Для взуття треба використовувати повстяні устілки, одягати шерстяні шкарпетки. 2. Відкриті частини обличчя та голови (вуха, підборіддя, щоки, ніс) необхідно періодично перевіряти для попередження відмороження. 3. Необхідно відмовитись від перебування на холоді у нетверезому стані. 4. Необхідно уникати тривалого перебування у холодних сирих приміщеннях та роботи на відкритому повітрі у холодну погоду з підвищеною вологістю повітря. 5. Не варто виходити на вулицю спітнілими та слід уникати надмірних фізичних навантажень. 6. Рекомендується вживати гарячі їжу та напої. ПЕРША ДОПОМОГА Дії при наданні першої медичної допомоги відрізняються в залежності від ступеню обмороження, стану загального охолодження організму людини, її віку та наявних хвороб. Перш за все необхідно припинити дію охолодження, зігріти кінцівки для відновлення кровообігу в уражених холодом тканинах із метою попередження розвитку інфекційних ускладнень. Максимально швидко слід доправити постраждалого до найближчого теплого приміщення, зняти з нього взуття, верхній одяг, шкарпетки та рукавички. Одночасно з проведенням заходів першої черги треба викликати швидку медичну допомогу для проведення кваліфікованих заходів щодо рятування постраждалого. При обмороженні І ступеню, ділянки тіла, що охолоджені, необхідно зігріти до почервоніння теплими руками, легким масажем, розтиранням тканиною з вовни, диханням, а потім накласти ватно-марлеву пов’язку. При обмороженні II-IV ступеню швидке зігрівання, масаж або розтирання не робіть. Слід накласти на уражену поверхню теплоізолюючу пов’язку (шар марлі, товстий шар вати, знов шар марлі, а зверху клейонку або прогумовану тканину). Уражені кінцівки зафіксуйте за допомогою підручних засобів (шматок дошки або фанери, щільний картон), які накладаються та фіксуються зверху пов’язки. Для теплоізоляції можна використовувати ватники, куфайки, вовняну тканину тощо. Ураженим дають пити теплу рідину, гарячу їжу, невелику кількість алкоголю, таблетку аспірину або анальгіну, по 2 таблетки „Но-шпи” або папаверину. Не потрібно розтирати уражених снігом, тому що кровоносні судини верхніх та нижніх кінцівок можуть постраждати. Не можна застосовувати швидке зігрівання обморожених кінцівок біля багаття, безконтрольно застосовувати грілки та інші джерела тепла, тому що це погіршує перебіг обмороження. Не рекомендується, як неефективний, варіант першої допомоги – застосування олій та жирів, розтирання кінцівок спиртом при глибокому обмороженні. Зігрівання можна проводити за допомогою теплих ванн. Температуру води слід поступово підвищувати з 20°С до 40°С протягом 20-30 хвилин. При цьому кінцівку необхідно ретельно відмити милом від бруду. Після ванн та розтирання пошкоджену частину тіла необхідно висушити (протерти), закрити стерильною пов’язкою та тепло укутати. Відморожені ділянки тіла не можна змазувати жиром і мазями. При будь-якому ступені відмороження необхідно звернутися до лікаря. При загальному охолодженні організму людини легкого ступеню достатньо ефективним методом лікування є зігрівання постраждалого в теплій ванній при початкової температурі води 24°С, поступово температуру води збільшують до нормальної температури тіла людини. В разі наявності у постраждалого середнього або важкого ступеню охолодження, з порушенням дихання та кровообігу, людину необхідно швидко відвезти до лікувального закладу. |
Тепловий та сонячний удар. Ознаки. Перша медична допомога!!!
Літо - довгоочікувана пора, коли ми збираємось на відпочинок на природу. Однак саме влітку відбуваються небезпечні ситуації, які призводять до таких надзвичайних подій, як утоплення, сонячний удар, перегрівання тощо.
Якщо домедична допомога при утопленні, сонячному ударі та перегріванні надана оперативно і грамотно, то це може врятувати життя людини.
Спека може призвести до теплового та сонячного ударів.
Тепловий удар – це загальний перегрів організму через розлад терморегуляції.
Сонячний удар – ураження центральної нервової системи внаслідок інтенсивної тривалої дії прямих сонячних променів на голову.
Сприяє перегріву:
фізичні навантаження та інтенсивна робота м’язами, цупкий і теплий одяг, підвищена вологість повітря, мала швидкість руху повітря, недостатнє вживання рідини.
До ознак теплового удару відносяться: сонливість, позіхання, похитування, розлад мови, червоне обличчя, важке дихання.
Якщо у цій стадії не надати хворому допомоги, він знепритомніє, його шкіра стане холодною, хоча пульс буде до 160 ударів за хвилину, а температура тіла підніметься до 40-41 °С. Дихання у цій ситуації стає поверхневим, з хрипами та стогонами. Людина може померти від зупинки дихання чи серця.
Ознаки сонячного удару: погіршення самопочуття, слабкість, розбитість; відчуття сильного жару; почервоніння шкіри; рясне виділення поту; посилене серцебиття; задишка; пульсація і важкість у скронях; запаморочення; головний біль, іноді блювота; температура тіла підвищується до 38-40 °С; частота пульсу досягає 100-120 ударів за хвилину; при подальшому зростанні температури до 40-41°С пульс збільшується до 140-160 ударів за хвилину, зростає збудження, рухове занепокоєння, зменшується пітливість, що вказує на зрив адаптаційних реакцій. У важких випадках можливі галюцинації, кома, смерть.
Якщо людина отримала тепловий або сонячний удар, її потрібно негайно перенести в прохолодне місце, покласти на спину, піднявши ноги під кутом 30 градусів, зняти або розстебнути одяг. Змочити голову холодною водою або покласти змочений холодною водою рушник. Можна зробити вологе обгортання або протерти тіло потерпілого шматочком льоду, облити його прохолодною водою, але обережно і не довго. Температура тіла потерпілого не повинна бути нижча від 38 °С.
Якщо потерпілий не втратив свідомість, йому потрібно дати міцного холодного чаю або холодної підсоленої води (1/2 чайної ложки солі на 0,5 л води).
У важких випадках слід одразу звернути увагу на характер дихання потерпілого, перевірити, чи не порушена у нього прохідність дихальних шляхів. Виявивши, що язик запав, а в роті є блювотні маси, повернути голову потерпілого на бік і очистити порожнину рота бинтом або носовою хустинкою, накрученою на палець.
Якщо дихання слабке або його немає взагалі, необхідно терміново почати робити штучне дихання методом «рот у рот» або «рот у ніс» до появи самостійного глибокого дихання. Якщо ж при цьому не відчувається пульс, а зіниці розширені і не реагують на світло, слід провести весь комплекс реанімації—штучне дихання і непрямий масаж серця.
Щоб уникнути теплового та сонячного ударів потрібно: вдягатися у світлий одяг з натуральних тканин, зменшити фізичні навантаження, робити перерву під час роботи у найспекотнішій період. Якомога частіше купайтеся, не обмежуйте себе у вживанні рідини, відпочивайте у тіні, носіть головний убір світлого кольору.
ОБЕРЕЖНО‼️Борщівник Сосновського: перша допомога після контакту з ним?❓
🌱Почався сезон однієї з найнебезпечніших рослин, з якою можна зіштовхнутися - Борщівник Сосновського!
☝️Отож, розберімо, що це за рослина❓
Це багаторічна рослина родини зонтичних, що виглядає, наче величезний кріп, і сягає - 2-3 м заввишки, має товсте порожнисте стебло, великі перисті листки. Ця рослина, завдяки потужній наземній масі, витісняє інших представників флори з території і не дає їм розвиватись, повністю займає свій ареал зростання. Він легко пристосовується до будь-яких умов, йому не страшні ні заморозки, ні посухи, росте на будь-якому ґрунті.
🌬️Насіння борщівника розноситься вітром і водою, а також будь-яким видом транспорту, людьми та тваринами. Одна рослина борщівника Сосновського дає - 15-20 тис. летючих насінин. Причому вони можуть прорости в ґрунті навіть через 10-12 р. Стебла, листя і квіти борщівника містять #фуранокумарини. Ці речовини різко підвищують чутливість людського організму до ультрафіолетового випромінювання. Тобто досить торкнутися до рослини чи забризкати шкіру її соком, а потім уражене місце виставити на сонце — і опік гарантований.
⚠️Підступність борщівника в тому, що, на противагу від кропиви, яка жалить одразу, реакція в результаті опіку проявляється через декілька годин. Спочатку шкіра червоніє, потім виникають біль, набряк. З'являються пухирі, наповнені прозорою рідиною. Вони можуть збільшуватися кілька днів, захоплюючи все нові ділянки шкіри. Опіки, отримані від цієї рослини, глибокі, заживають повільно, залишаючи темні пігментні плями. При ураженні великої ділянки тіла людину морозить, нудить, підвищується температура. Борщівник Сосновського викликає й алергічні реакції. У хворих на астму він може спровокувати напад задухи.
‼️Після контакту з соком борщівника‼️:
✅Ретельно промийте шкіру м‘якою губкою з милом, дійте швидко.
✅Перев‘яжіть уражені місця або хоча б закрийте їх одягом, щоб прямі сонячні промені не потрапляли на шкіру 2-3 доби.
✅При попаданні соку в очі промийте їх водою протягом 15-20 хв, при попаданні в рот - як слід прополощіть.
⚠️⚠️Якщо ж у вас виникли опіки після контакту з борщівником:
✅Обробіть уражені ділянки антисептичним розчином, накладіть стерильну пов‘язку.
✅Прийміть антигістамінний препарат.
Викличте швидку або зверніться до найближчого медичного закладу.
✅Ретельно дотримуйтесь рекомендацій лікаря.
💯Аби вберегтися від контакту з борщівником Сосновського:
✅Розкажіть дітям, як виглядає борщівник.
✅Поясніть їм, що не можна гратися з його стеблами і ходити босоніж по скошеній траві, де є пеньки борщівника.
✅Якщо ви вирішили самостійно косити зарості борщівника, закривайте шкіру непромокаючою тканиною. Бережіть очі!
Міністерство охорони здоров'я України

ПРОФІЛАКТИКА РЕСПІРАТОРНИХ ЗАХВОРЮВАНЬ У ДІТЕЙ
Гострі респіраторні захворювання – група захворювань, спричинених широким спектром інфекційних збудників, поєднаних спільними особливостями епідеміології та патогенезу ураження дихальних шляхів, розвитком респіраторного синдрому і загальноінтоксикаційних проявів різного ступеня вираженості.
Респіраторні захворювання – найпоширеніші захворювання серед дітей усіх віків. Хоча ці захворювання дихальних шляхів тривають не більше тижня, багато дітей переносять його досить важко. Застуду можуть викликати більше двохсот вірусів, але в більшості випадків збудниками застуди є риновіруси.
Респіраторні захворювання, зазвичай, проходять протягом чотирьох – десяти днів, інколи, без будь-якого специфічного лікування. Через велику кількість вірусів, які можуть призвести до застуди та контакту дитини з новими вірусами, формування тривалого імунітету до респіраторних захворювань неможливе.
Симптоми респіраторних захворювань у дітей.
У більшості випадків респіраторні захворювання у дітей починаються раптово. Дитина прокидається із закладеним носом, болем у горлі, кашлем та високою температурою тіла, підвищеною втомлюваністю. Інколи може спостерігатися у них пронос та блювання. У дітей часто з’являється кашель, який може тривати протягом декількох днів. На ранніх стадіях захворювання дитина може бути дуже дратівливою, скаржитися на головний біль, зниження апетиту, порушення сну. Іноді певні типи вірусів сприяють розвитку бактеріальної інфекції в певних органах і частинах тіла дитини (легенях, бронхах, горлі, вухах, або пазухах носа). Бактеріальна інфекція послаблює імунну систему організму і потребує лікування антибіотиками.
Як часто діти хворіють на застуду?
За статистикою, діти дошкільного віку хворіють гострими респіраторними захворюваннями близько дев’яти разів на рік, діти раннього дитячого віку – до дванадцяти разів на рік, а підлітки і дорослі – менше п’яти разів на рік. Захворюваність підвищується в холодну пору року, в період з вересня по квітень.
Як можна запобігти розвитку простудних захворювань у дітей?
- уникати тісних контактів з людьми, які чихають і кашляють;
- не торкатися руками очей, рота і носа;
- носити марлеву пов’язку або разову маску;
- регулярно ретельно мити руки з милом, протирати їх спиртовмісним засобом для дезінфекції рук;
- здійснювати вологе прибирання, провітрювання і зволоження повітря в приміщенні.
Кращий спосіб профілактики простудних захворювань у дітей – дотримання правил гігієни.
Навчіть дитину мити руки після повернення з вулиці або контакту з іншими людьми. Віруси застуди передаються не тільки повітряно-крапельним шляхом, але і через заражені об’єкти, в тому числі дверні ручки, сходові поручні, іграшки, книги, ручки, пульти відеоігор, а також комп’ютерну клавіатуру і мишу. Віруси можуть існувати на заражених об’єктах протягом декількох годин – цього часу достатньо, щоб дитина доторкнулася до предмета, а потім брудною рукою потерла ніс або очі.
Дослідження показують, що часте миття рук дійсно знижує ризик простудних захворювань. Навчіть дитину мити руки після відвідування туалету, перед прийомом їжі і після ігор у садку, школі або вдома. Руки потрібно мити теплою водою з милом протягом як мінімум двадцяти секунд – саме стільки часу потрібно, щоб змити з рук хвороботворні мікроби.
Якщо дитина вже хвора на застуду, важливо запобігти поширенню вірусів і захистити від зараження оточуючих. Якщо ви помітили у дитини симптоми застуди, залиште його вдома до повного одужання, щоб уникнути контакту з іншими дітьми. Навчіть дитину при чханні або кашлі прикривати рот долонею або носовою хусткою, а після цього обов’язково мити руки з милом, щоб запобігти поширенню вірусів.
Крім того, незамінною профілактикою простудних захворювань є повноцінний та різноманітний раціон дитини.
До речовин, що зміцнюють імунітет відносяться: вітамін С (цитрусові, капуста, шипшина), вітамін А (морква, солодкий перець, будь-яка зелень), цинк (всі зелені овочі, яйця, молочні продукти), магній і селен (будь-які крупи). Існують і аптечні адаптогени – речовини, що підвищують опірність імунітету. Це можуть бути рослинні препарати (женьшень, елеутерокок, лимонник китайський) і препарати тваринного походження (мумійо, прополіс). Але, зайва самостійність при виборі таких препаратів, навіть які складаються з натуральних компонентів, вкрай небажана. Фахівці попереджають, що у таких препаратів досить багато протипоказань, вони можуть спровокувати алергічну реакцію, тому дозування і терміни їх прийому може призначити тільки лікар.
Не можна забувати про таку річ, як загартовування. Стійкість до переохолодження, як відомо, тренується саме загартовуванням. Спробуйте обливати підошви ніг малюка прохолодною водою (18-21 градусів). Ступні мають рефлексогенні зони, безпосередньо пов’язані зі слизовими носа і горла. Процедуру найкраще проводити поступово, в першій половині дня, після ранкової зарядки. Починати загартовувати дитину можна тільки тоді, коли абсолютно здорова.


Вітрянка (вітряна віспа)
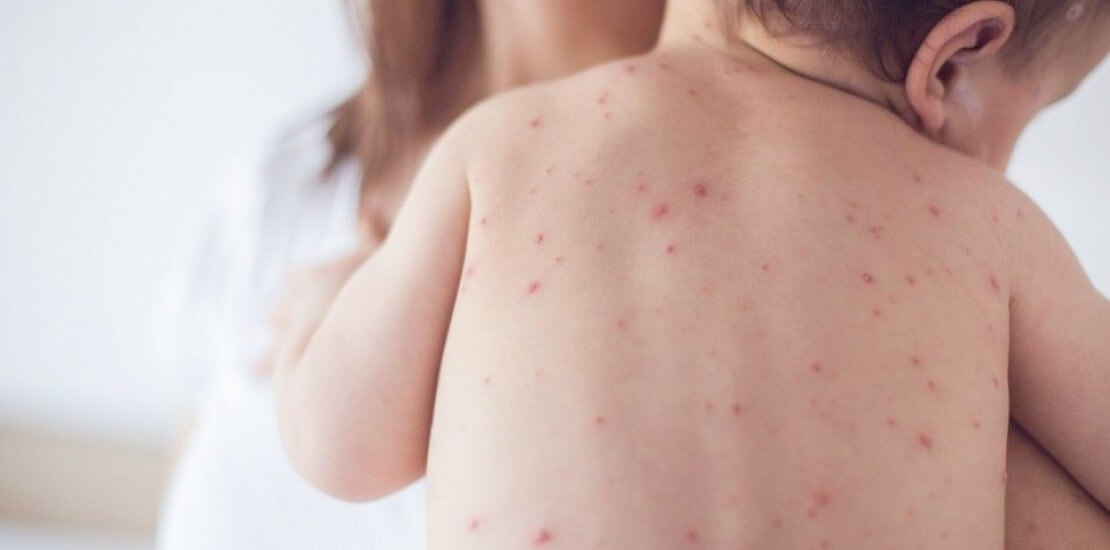
Вітряна віспа (вітрянка) – це захворювання, яке проявляється папульозно-везикулярним висипом на шкірі та слизових оболонках, а також інтоксикацією організму. Воно легко передається від однієї людини до іншої (контагіозне). Частіше хворіють діти 3-6 років в дитячих колективах, проте хвороба може поширюватися на дорослих.
Причини виникнення
Вітряна віспа викликається збудником сімейства герпесвірусних інфекцій – Varicella. Захворювання дуже заразне, передається від хворої людини повітряно-крапельним шляхом. Також можлива передача вірусу через плаценту від матері до дитини.
Вітрянка передається такими шляхами:
- під час чхання і кашляння;
- через системи вентиляції;
- потоком повітря;
- трансплацентарно.
Причому інфікована людина не знає про початок хвороби, тому що вірус може передаватись за 10 днів до закінчення інкубаційного періоду (до появи перших ознак), а також 10 днів після появи перших елементів висипу.
За статистичними даними до 15-16 років близько 80% людей встигають перехворіти та отримати імунітет. Частіше всього пік захворюваності припадає на осінньо-зимовий період.
Симптоми, ознаки, форми
Інкубаційний період вітряної віспи триває від 10 до 21 дня. В цей час людина відчуває себе, як завжди. Через два-три тижні з моменту інфікування розпочинається продромальний період: з’являється температура, інколи пацієнти скаржаться на епізоди нудоти та блювоти. На шкірних покривах можуть з’являтись плями.
Наступний етап хвороби характеризується появою висипу на шкірі та слизових оболонках. Вони з’являються на волосяній частині голови та тулубі. Елемент висипу отримав назву везикула (пухирець) – це утворення з безбарвним вмістом, яке через 2 доби лопається та покривається кіркою. Пухирці з’являються поступово, епізодично протягом 2-5 діб. Кожний епізод супроводжується підвищенням температури тіла.
Після завершення гострого етапу, розпочинається період згасання ознак хвороби. Він триває 7-14 діб. За цей час висип поступово зменшується і зникає. Інколи на місці везикул залишаються невеликі рубці.
Ознаки хвороби можуть відрізнятись у різних пацієнтів. Це залежить від форми протікання вітряної віспи:
- Пустульозна (везикулярна). Утворюються пухирці, які згодом лопаються. Після одужання можуть залишатись рубці.
- Геморагічна. Характеризується невеликими крововиливами під шкіру або слизові оболонки, через це у пухирцях утворюється геморагічний вміст.
- Гангренозна. По периметру везикул утворюються осередки некрозу (відмирання), після відпадання кірок утворюються виразки.
- Генералізована. Важка форма, що зустрічаються у новонароджених і характеризується появою висипу на внутрішніх органах.
Після перенесеного захворювання у дитини формується імунітет, який зберігається протягом життя. В окремих випадках, коли сили захисту знижені, можливий повторний розвиток вітрянки. Після одужання вірус перебуває в латентному стані в нервових закінченнях. Інколи провокує розвиток оперізуючого лишая.
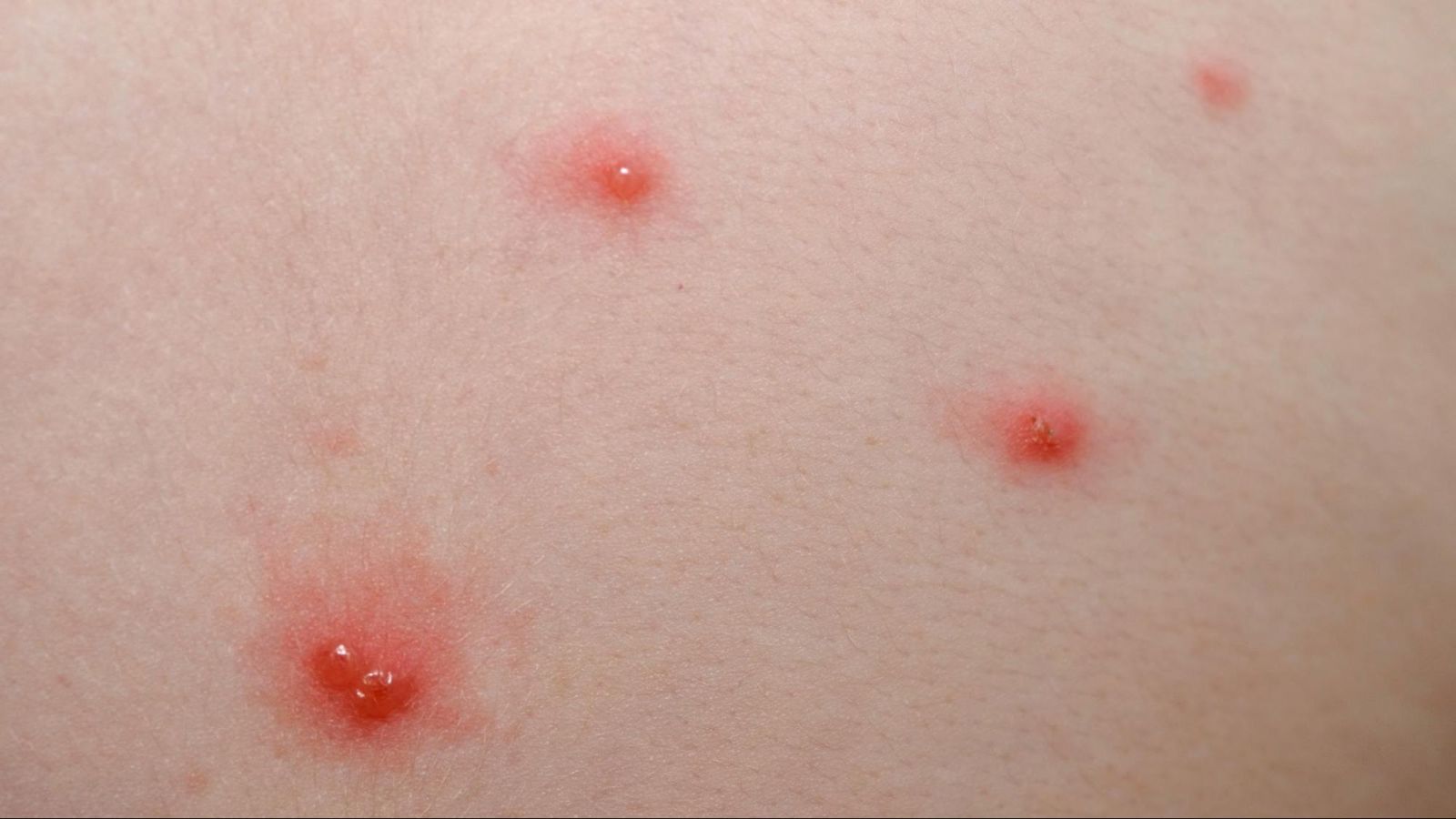
Загальні клінічні симптоми:
- утворення везикул та папул на шкірі;
- свербіння в місцях висипу;
- поява нових утворень;
- пухирці не з’являються на долонях та підошвах.
Знаючи загальні прояви хвороби, можна вчасно звернутись до лікаря, а також ізолювати членів родини, які не перехворіли на вітрянку в дитинстві.
Вітряна віспа в дорослих
Перші висипи можуть вражати будь-яку ділянку шкіри. На обличчі пухирці з’являються трохи пізніше. Загальний стан пацієнта задовільний, може підвищуватись температура. В дорослих людей хвороба інколи протікає у важкій формі, яка характеризується такими ознаками:
- блювотою; високою температурою; галюцинаціями; великою кількість пухирців.
Окрім цього, пацієнти скаржаться на появу кашлю, утруднене дихання та нежить.
Вітряна віспа у дітей
У дітей хвороба протікає значно легше ніж в дорослих, попри високу контагіозність. В рідких випадках протягом інкубаційного періоду підвищується температура, можуть з’являтись плями. Пухирці виникають не тільки на шкірі, а ще й на гортані, слизовій оболонці ротової порожнини та статевих органах.
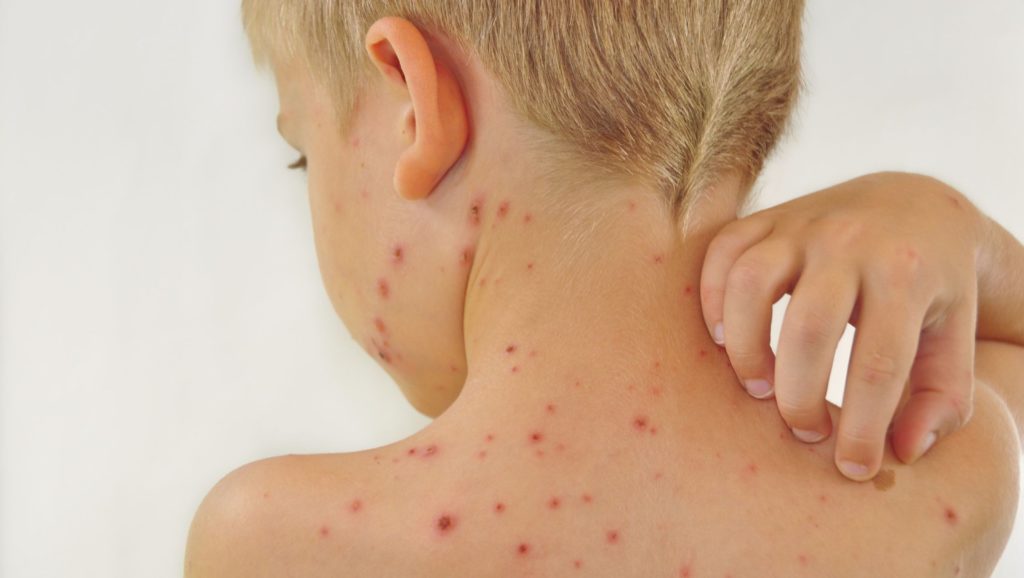
Діагностика вітрянки
Діагноз можна встановити після збору анамнезу. Лікар оцінює скарги та оглядає висип. В окремих випадках, наприклад, якщо форма захворювання нетипова, призначаються такі лабораторні методи дослідження:
- загальний аналіз крові;
- імунофлуоресцентний аналіз (ІФА);
- молекулярно-біологічний аналіз.
Лабораторні методи дослідження не тільки виявляють збудника, а також надають лікарю відомості про загальний стан організму та стадію хвороби.
Вітрянка та вагітність
Незважаючи на можливе легке протікання хвороби, збудник вітряної віспи дуже негативно впливає на дитину, яка розвивається в утробі. В першому триместрі вагітності прогнозують такі наслідки:
- викидень;
- самовільний аборт;
- розвиток вад.
В порівнянні з краснухою, вірогідність розвитку вад складає лише 1%.
В третьому триместрі (особливо в останні дні перед пологами, а також тиждень після пологів) захворювання жінки може призводити до народження дитини з вродженою вітрянкою у важкій формі. Хвороба проявляється бронхопневмонією.

Лікування вітряної віспи
Методи лікування та вибір препаратів залежить перш за все від важкості протікання хвороби. Якщо пацієнт відчуває себе задовільно, можливе амбулаторне лікування. У важких випадках хворого госпіталізують в стаціонар.
Основні положення лікування вітряної віспи:
- пацієнт має дотримуватись постільного режиму.
- в раціоні потрібно збільшити кількість теплого пиття.
- обов’язково необхідно слідкувати за шкірними покривами та слизовими оболонками. Якщо шкіра свербить, можна використовувати фармпрепарати для зовнішнього застосування, які знімають неприємні відчуття.
- високу температуру потрібно збивати жарознижувальними препаратами.
- антибіотики може призначати тільки лікар, якщо приєднується вторинна інфекція.
Дуже важливо вчасно звернутись за допомогою. Тільки спеціаліст може об’єктивно оцінити важкість вітряної віспи та призначити оптимальне лікування з умовою стану саме вашого здоров’я.
Можливі ускладнення
У дітей ускладнення виникають дуже рідко, як правило, хвороба проходить безслідно. Проте інколи можливі такі реакції з боку різних органів та систем:
- розвиток лімфаденіту через потрапляння вірусу в лімфатичну систему.
- ураження шкіри у вигляді абсцесів.
- запалення кон’юнктиви.
- розвиток енцефаліту та судом.
- ураження серця, нирок.
Ускладнення виникають через особливості організму хворої людини, або при несвоєчасному зверненні до лікаря.
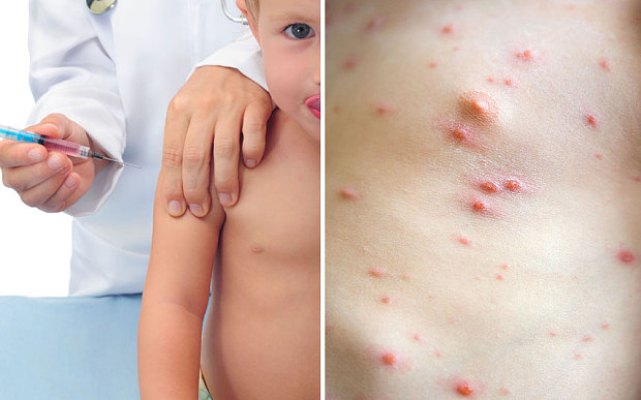
Профілактичні заходи
Вакцинація – це основний метод профілактики вітряної віспи у дітей та дорослих. Ін’єкцію варто зробити:
- усім дітям, які знаходяться в осередку ураження хвороби;
- людям, які контактували з хворим;
- медичним працівникам;
- пацієнтам з хронічними захворюваннями та порушенням метаболізму.
Вчасно отримана вакцина може вберегти від важкого протікання хвороби.
Висновки
Вітряна віспа – це висококонтагіозне захворювання, яке вражає дітей та дорослих. В дитячому віці вітрянка переноситься набагато легше, ніж у дорослих. Має п’ять стадій: інкубаційну, продромальну, гостру, згасаючу та власне одужання. При важкому протіканні може вражати внутрішні органи. Особливу небезпеку становить для дорослих з хронічними захворюваннями, а також жінок, які захворіли перед пологами. Вакцинація – основний метод профілактики, який підходить людям в будь-якому віці.


